REPORTE DE CASO
Atresia duodenal congénita. Reporte de un caso
Congenital duodenal atresia. Report of a case
Edison
Andrés Tixe Lluglla1 ![]() *, José Francisco Ramos Cevallos2
*, José Francisco Ramos Cevallos2 ![]() *, Andrea Verónica Castillo Ramírez3
*, Andrea Verónica Castillo Ramírez3 ![]() *, Katherine
Gabriela Villavicencio Haro3
*, Katherine
Gabriela Villavicencio Haro3 ![]() *, Lizbeth
Micaela Vargas Congo4
*, Lizbeth
Micaela Vargas Congo4 ![]() *, Pablo
Ernesto Pino Falconi5
*, Pablo
Ernesto Pino Falconi5 ![]() *, Yessenia
del Cisne Gaona Bermeo6
*, Yessenia
del Cisne Gaona Bermeo6 ![]() *
*
1Hospital General Latacunga. Ecuador.
2Hospital Abel Gilbert Pontón. Guayaquil, Ecuador.
3Hospital General Ambato. Ambato, Ecuador.
4Ministerio de Salud Pública San Luis. Ecuador.
5Hospital Básico Pelileo. Ecuador.
6Solca Núcleo Tungurahua. Ecuador.
Citar como: Tixe Lluglla EA, Ramos Cevallos JF, Castillo Ramírez AV, Villavicencio Haro KG, Vargas Congo LM, Pino Falconi PE, Gaona Bermeo Y del C. Atresia duodenal congénita. Reporte de un caso. Salud Cienc. Tecnol. 2022; 2(S1):228. https://doi.org/10.56294/saludcyt2022228
Enviado: 02-12-2022 Revisado: 25-12-2022 Aceptado: 30-12-2022 Publicado: 31-12-2022
Editor: Prof.
Dr. William Castillo-González ![]()
RESUMEN
Introducción: los defectos congénitos del aparato digestivo. constituyen un amplio espectro de enfermedades, que incluyen: el desarrollo de atresias o estenosis del tracto intestinal, estas características anatómicas en tanto pueden provocar cambios a lo largo de la infancia y durante la etapa neonatal. La mayoría de las malformaciones digestivas presentes son causadas por cambios genéticos o síndromes, su diagnóstico se realiza en el período prenatal o neonatal, principalmente en los casos con oclusión completa, mientras que aquellos con oclusión incompleta se diagnostican más tarde
Presentación del caso: paciente de 25 años segunda gesta sin antecedentes obstétricos acude a su control subsecuente a las 20semanas de gestación, presentando como hallazgo al examen físico una altura de fondo uterino discordante con edad gestacional por fecha de ultima menstruación, motivo por el que se solicitó ecografía obstétrica, destacando dentro de sus hallazgos polihidramnios atribuido a la atresia duodenal, a las 28 semanas por iniciar labor de parto se decide terminar el embarazo, por producto prematuro se ingresa a la sala de neonatología para posteriormente a los 10 días ser intervenido mediante una laparotomía abierta, procedimiento sin complicaciones.
Conclusiones: el seguimiento obstétrico subsecuente permitirá un diagnóstico y tratamiento oportuno para mejorar el pronóstico a largo plazo.
Palabras claves: Atresia; Obstrucción; Intestino; Duodenal.
ABSTRACT
Introduction: congenital defects of the digestive tract constitute a wide spectrum of diseases, which include: the development of atresias or stenosis of the intestinal tract, these anatomical characteristics can cause changes throughout infancy and during the neonatal stage. Most of the digestive malformations present are caused by genetic changes or syndromes, their diagnosis is made in the prenatal or neonatal period, mainly in cases with complete occlusion, while those with incomplete occlusion are diagnosed later
Case presentation: a 25 year old second gestation patient with no obstetric history attended her subsequent control at 20 weeks of gestation, presenting as a physical examination finding a fundal height discordant with gestational age by date of last menstrual period, which is why obstetric ultrasound was requested, At 28 weeks due to the onset of labor it was decided to terminate the pregnancy, due to premature product, the patient was admitted to the neonatology ward and after 10 days was operated by means of an open laparotomy, a procedure without complications.
Conclusions: subsequent obstetric follow-up will allow timely diagnosis and treatment to improve the long-term prognosis.
Keywords: Atresia; Obstruction; Bowel; Duodenal.
INTRODUCCIÓN
Actualmente, el control del embarazo se realiza en la mayoría de los países desarrollados, con ultrasonido es común tanto en el primer como en el segundo trimestre; Estas dos ecografías de diagnóstico permiten detectar la mayoría de las anomalías fetales. En el caso del tracto gastrointestinal, el diagnóstico es más limitado. Como resultado, la mayoría de las obstrucciones intestinales no se reconocen hasta finales del embarazo o incluso después del nacimiento. En los casos en que exista duda diagnóstica o se necesite una mayor precisión, existen pruebas que pueden hacerlo, como las pruebas genéticas o la resonancia magnética fetal.(1)
Una de las anomalías más comunes en recién nacidos y lactantes es la obstrucción duodenal congénita,(2) representa alrededor del 50 % de los casos, su incidencia se encuentra entre 1 de cada 10 000 y 1 de cada 40 000 nacimientos, la tasa de mortalidad es del 5 al 10 % con las mejoras en los cuidados intensivos neonatales, la nutrición parenteral, las técnicas quirúrgicas y el tratamiento de las anomalías combinadas; afecta más a los niños que a las niñas.
La obstrucción duodenal intrínseca, extrínseca o ambos tipos puede ser total o parcial. La atresia duodenal, la disfunción pancreática y, en un número muy reducido de casos, el asa pancreática, son las causas más frecuentes.(3,4)
La mayoría de los casos, el lugar de la obstrucción es postampular y existe una alta asociación con el síndrome de Down.(5) Gracias a los avances en el tratamiento quirúrgico, los cuidados intensivos y el apoyo nutricional posoperatorio, la supervivencia neonatal ha aumentado satisfactoriamente.(6)
Normalmente, el diagnóstico se realiza mediante ecografía prenatal con antecedentes de polihidramnios (32 % a 81 %) y la detección de dos estructuras llenas de líquido consistentes con una "doble burbuja" (el estómago y el duodeno proximal dilatado), hasta en el 44 % de los casos. La "doble burbuja" llena de líquido amniótico puede representar una obstrucción intrínseca o extrínseca.(7)
Para confirmar la obstrucción duodenal es importante visualizar el duodeno dilatado durante varios minutos, ya que es posible que el peristaltismo intestinal en un feto muestre una dilatación transitoria que sugiera una obstrucción duodenal. También es importante demostrar la continuidad entre las burbujas gástricas y duodenales para excluir otras causas. Al nacer, la radiografía simple de abdomen revela el clásico signo de la doble burbuja sin gas distal. La presentación del neonato varía en función de lo siguiente: obstrucción completa o incompleta y localización de la ampolla de Vater en relación con la obstrucción (postampular aproximadamente en el 85 %).(7)
CASO CLÍNICO
Se trató de una paciente de 25 años segunda gesta con antecedentes de cesárea anterior, actualmente cursando un embarazo de 20 semanas de gestación, durante su embarazo recibió hierro más ácido fólico, no estuvo en contacto con radiaciones ni tampoco ingirió medicamentos con potencial teratógeno; acude a su tercera visita médica, en donde en el examen físico se evidencia: signos vitales tensión arterial: 110/60 mmHg, frecuencia cardiaca: 80lpm, frecuencia respiratoria: 18rpm, saturación de oxigeno: 95 %. Paciente consiente orientada en tiempo, espacio y persona.
En el examen físico del abdomen: a la inspección globoso por útero gestante, dorso lateral derecho, latido cardiaco fetal de 145 lpm, posición transversa, movimientos fetales percibidos por la madre, altura de fondo uterino para 23 semanas de gestación.
Llama la atención altura de fondo uterino discordante con la fecha de ultima menstruación que en este caso si es confiable, motivo por el que solicito ecografía obstétrica de control a las 22 semanas de gestación en donde se evidencio (Figuras 1,2 y 3).
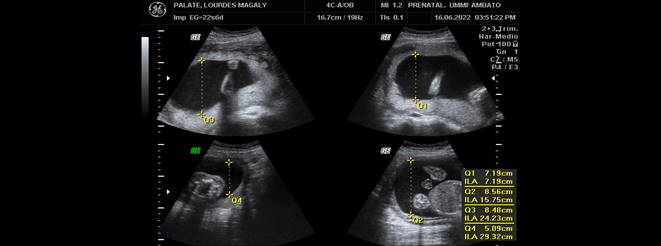
Figura 1. Ecografía obstétrica del segundo trimestre de gestación con un embarazo de 22s que indica el índice de líquido amniótico en 29,32cm (4 bolsillos)
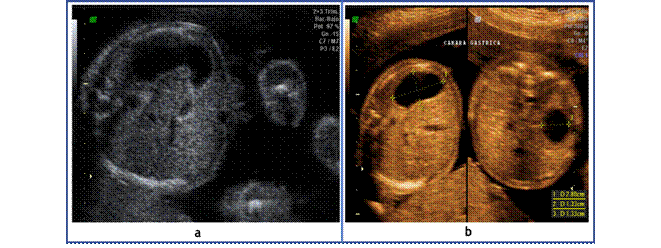
Figura 2 (a y b). Ecografía obstétrica que indica dilatación de la cámara gástrica probablemente asociada a polihidramnios

Figura 3. Ecografía obstétrica que indica aumento de la circunferencia abdominal probablemente asociada a polihidramnios
A las 28 semanas acudió a sus controles subsecuentes, y presento una altura de fondo uterino para 33 semanas, además se evidencio al monitoreo fetal electrónico 2 contracciones de 45minutos en 10 minutos; lo que permitió que existiera modificación cervical; por lo que se tomó la decisión de terminación del embarazo de alto riesgo. Durante el transquirurgico se recibe recién nacido de sexo masculino con Apgar 7-9 al primer y quinto minuto correspondiente, peso de 1200 kg, talla de 34 cm perímetro cefálico de 30 cm, al examen físico no hubo rasgos faciales sindrómicos, llama la atención circunferencia abdominal voluminosa, por lo que fue necesario solicitar una radiografía simple de abdomen revelando el clásico signo de la doble burbuja sin gas distal comprobándose el polihidramnios por la atresia duodenal. Finalmente, por condición de prematuro fue ingresado al servicio de neonatología y en condición aparentemente estable fue intervenido quirúrgicamente a los 10 días mediante laparotomía abierta, procedimiento que resulto satisfactoriamente y sin complicaciones recibió el alta médica después de 3 meses de hospitalización.
DISCUSIÓN
En este caso no se propuso un análisis citogenético intrauterino para saber si esta patología se acompañaba de alguna cromosomopatía, ventajosamente se comprobó que no estuvo asociada debido al examen clínico durante el nacimiento, sin embargo, si se diagnosticó de atresia duodenal, lo que ya se había comprobado en los informes ecográficos del segundo trimestre, a pesar de que ya existe nuevas técnicas quirúrgicas menos invasivas como la laparoscopia, en este caso se realizó satisfactoriamente una laparotomía abierta.
Los hallazgos clínicos, ecográficos, que surgieron en este reporte también se evidencia en la literatura médica. Por eso indica la evidencia que el sitio más frecuente de obstrucción intestinal es el duodeno y representa casi la mitad de todos los casos. Aproximadamente la mitad de los niños con atresia o estenosis duodenal presentan también una anomalía congénita de otro sistema orgánico. La atresia duodenal se asocia a síndrome de Down (30 %), páncreas anular (23 %), cardiopatía congénita (22 %), malrotación (20 %), atresia esofágica (8 %), otras (20 %). La base del tratamiento es la intervención quirúrgica.(8,9)
Entre las teorías más ampliamente consideradas para su formación resulta de un defecto de recanalización que aparece por primera vez alrededor de la sexta a octava semana de embarazo,(10) además se habla de que, la obstrucción del duodeno causa atresia duodenal, generalmente distal a la ampolla de Vater en la segunda porción del duodeno. En la atresia duodenal, existe una obstrucción completa de la luz duodenal, mientras tanto en la estenosis duodenal hace referencia a el estrechamiento que provoca una obstrucción incompleta de la luz duodenal. Una causa más rara de obstrucción duodenal es la telaraña duodenal, que tiende a causar una deformidad en manga de viento de la luz duodenal.(11)
La atresia duodenal según Gray y Skandalakis las divide en tres categorías: tipo I: presencia de un septum obstructivo (membrana) formado de mucosa y submucosa sin defecto en la muscularis. El mesenterio está intacto y corresponde al 92 % de los casos; tipo II: cordón fibrosos corto que conecta dos sacos ciegos de duodeno. El mesenterio está intacto. Corresponde a 1 % de los casos) y tipo III: no presenta conexión entre dos sacos ciegos de duodeno y su defecto mesentérico es en forma de V.(12)
Aproximadamente el 0,9 % de todos los recién nacidos, poseen una anomalía digestiva, esto significa que el cuarto lugar está ocupado por estos procesos. Desde el punto de vista ecográfico, tiene interés el hecho de que 10 % de los polihidramnios se asocia a anomalías gastrointestinales.(13)
La edad media de aparición de los síntomas es de hasta el 46 % de los pacientes en el primer día de vida. La presentación clínica típica incluye vómitos, pero la distensión abdominal no suele ser un síntoma persistente.
El vómito se produce cuando se consume el primer alimento y su intensidad aumenta con el tiempo. El vómito suele ser biliar porque la mayoría de las obstrucciones se producen por debajo del ámpula de Vater. En algunos pacientes se pueden encontrar ondas peristálticas visibles (lucha), disminución en la frecuencia y volumen de evacuación de meconio, pérdida progresiva de peso y deshidratación.
El examen físico de estos pacientes revela dolor abdominal a nivel epigástrico y, en algunos casos, depresión marcada a nivel hipogástrico. A la palpación, se observa una masa dolorosa en el cuadrante superior derecho en relación con el duodeno. El peristaltismo del estómago y el duodeno es visible en un gran porcentaje de pacientes. Un hallazgo importante es la reaparición de estos hallazgos en el examen después de vomitar.(14)
El diagnóstico en aproximadamente el 50 % de los casos es prenatal por medio de la realización de una ecografía. Cabe señalar que los defectos ecográficos de la atresia del intestino delgado se manifiestan generalmente por dilatación de asas intestinales en el intestino distal en el tercer trimestre, aunque en algunos casos se detectan hasta las 20 semanas de embarazo. Es importante señalar la alta frecuencia de otras anomalías asociadas a la atresia duodenal (50 %), alopatías cromosómicas del tipo trisomía 21 (30 a 45 %), que son alteraciones cromosómicas diagnósticas. a menudo por diagnóstico prenatal cromosómico.(12)
También se puede solicitar un estudio radiológico para diagnosticarlo correctamente como un síndrome obstructivo, y este confirma el diagnóstico al mostrar la imagen de la "doble burbuja". Entonces es necesaria la cirugía correctiva,(15) que generalmente es urgente en el periodo neonatal. Un retraso en el diagnóstico y la operación puede provocar neumonía por aspiración y desnutrición.
En pacientes con atresia duodenal, estenosis o páncreas anular, se recomienda el procedimiento de elección la realización de una duodeno-duodeno anastomosis.(16) La literatura indica, además, que la cirugía laparoscópica se considera superior a la laparotomía abierta en cuanto a visualización, evaluación intestinal, cosmética y adherencias postoperatorias. Los límites de la laparoscopia pediátrica se han ampliado notablemente en las 2 últimas décadas.
A pesar que muchos cirujanos investigaron la viabilidad de la reparación laparoscópica de la DA tras el primer informe en 2001, los resultados fueron decepcionantes con abundantes fugas postoperatorias. En 2007, se comunicó por primera vez la anastomosis con un clip en U como solución. Sin embargo, con las mejoras en las técnicas laparoscópicas, incluida la sutura intracorpórea, muchos cirujanos empezaron a notificar tasas de fugas similares y una recuperación superior en comparación con la laparotomía abierta.(17)
CONCLUSIONES
En este caso se pudo evidenciar que un método de diagnóstico económico es la ecografía obstétrica, reproducible y no intrusivo al tiempo que permite la identificación, de forma temprana en esta patología. Esto es crucial para el seguimiento e identificar anomalías cromosómicas y realizar exámenes de ultrasonido de rutina. Planificar opciones de tratamiento quirúrgico menos invasivo para las malformaciones asociadas y evitar complicaciones a largo plazo, eso es el pilar fundamental junto con la asesoría genética para los casos que sean sindrómicos.
REFERENCIAS BIBLIOGRÁFICAS
1. Olorón PM, Echauri JA, Alonso JS, Lizarbe MO. Derrame pericárdico como forma de presentación de angiosarcoma cardiaco Perikardioko isuria, bihotzeko angiosarkomaren. Boletín de la Sociedad Vasco-Navarra de Pediatría 2020;1:85-6.
2. Mustafawi AR, Hassan ME. Congenital Duodenal Obstruction in Children: a Decade’s Experience. Eur J Pediatr Surg 2008;18:93-7. https://doi.org/10.1055/s-2008-1038478.
3. Rattan KN, Singh J, Dalal P. Neonatal Duodenal Obstruction: A 15-Year Experience. J Neonatal Surg 2016;5:13.
4. Kaddah SN, Bahaa-Aldin KH, Aly HF, Hassan HS. Congenital duodenal obstruction. Ann Pediatr Surg 2006;2:130-5.
5. Alnosair AA, Naga MI, Abdulla MR, Al-Salem AH. Congenital duodenal atresia with ‘apple-peel configuration’ of the small intestines and absent superior mesenteric artery: A case report and review of literature. Journal of Pediatric Surgery Case Reports 2014;2:215-8. https://doi.org/10.1016/j.epsc.2014.02.005.
6. Kumar P, Kumar C, Pandey PR, Sarin YK. Congenital Duodenal Obstruction in Neonates: Over 13 Years’ Experience from a Single Centre. J Neonatal Surg 2016;5:50. https://doi.org/10.21699/jns.v5i4.461.
7. Chiarenza SF, Bucci V, Conighi ML, Zolpi E, Costa L, Fasoli L, et al. Duodenal Atresia: Open versus MIS Repair—Analysis of Our Experience over the Last 12 Years. BioMed Research International 2017;2017:e4585360. https://doi.org/10.1155/2017/4585360.
8. Mirza B, Ijaz L, Saleem M, Sheikh A. Multiple associated anomalies in a single patient of duodenal atresia: a case report. Cases Journal 2008;1:215. https://doi.org/10.1186/1757-1626-1-215.
9. Choudhry MS, Rahman N, Boyd P, Lakhoo K. Duodenal atresia: associated anomalies, prenatal diagnosis and outcome. Pediatr Surg Int 2009;25:727-30. https://doi.org/10.1007/s00383-009-2406-y.
10. Molino JA, Fernández SL, Oliver B, Boix H, Rocha O, López M, et al. Atresia duodenal con apple peel asociada a hernia diafragmática congénita: un caso excepcional y revisión de la literatura. Cir Pediatr 2022;35:31-5.
11. Sigmon DF, Eovaldi BJ, Cohen HL. Duodenal Atresia And Stenosis. StatPearls, Treasure Island (FL): StatPearls Publishing; 2022.
12. Reyes Castillo M. Protocolo de manejo en obstrucción intestinal en el recién nacido y atresia duodenal. Tesis de Especialidad. Universidad de Costa Rica, 2014.
13. Díaz-Véliz Jiménez PA, Vidal Hernández B, González Santana I, Portero Cabrera D, Sosa Águila LM, Díaz-Véliz Jiménez PA, et al. Diagnóstico prenatal de atresia duodenal en feto con Síndrome Down. A propósito de un caso. MediSur 2020;18:272-8.
14. Muñoz IC, Mendoza NM. Obstrucción duodenal en pacientes pediátricos. Anales de Radiología México 2011;10:258-73.
15. Baeza-Herrera C, León-Cruz A, Sanjuán-Fabián H, García-Cabello LM. Colangiografía oral y la atresia duodenal. Gaceta médica de México 2006;142:169-70.
16. Ormaechea M, Berazategui R, Ormaechea M, Berazategui R. Membrana duodenal: a propósito de un caso. Anales de la Facultad de Medicina 2017;4:123-34. https://doi.org/10.25184/anfamed2017v4n2a7.
17. Oh C, Lee S, Lee S-K, Seo J-M. Laparoscopic duodenoduodenostomy with parallel anastomosis for duodenal atresia. Surg Endosc 2017;31:2406-10. https://doi.org/10.1007/s00464-016-5241-y.
FINANCIACIÓN
No existe financiación para el presente trabajo.
CONFLICTO DE INTERESES
Los autores declaran que no existe conflicto de interés.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Edison Andrés Tixe Lluglla, José Francisco Ramos Cevallos, Andrea Verónica Castillo Ramírez, Katherine Gabriela Villavicencio Haro, Lizbeth Micaela Vargas Congo, Pablo Ernesto Pino Falconi, Yessenia del Cisne Gaona Bermeo.
Investigación: Edison Andrés Tixe Lluglla, José Francisco Ramos Cevallos, Andrea Verónica Castillo Ramírez, Katherine Gabriela Villavicencio Haro, Lizbeth Micaela Vargas Congo, Pablo Ernesto Pino Falconi, Yessenia del Cisne Gaona Bermeo.
Metodología: Edison Andrés Tixe Lluglla, José Francisco Ramos Cevallos, Andrea Verónica Castillo Ramírez, Katherine Gabriela Villavicencio Haro, Lizbeth Micaela Vargas Congo, Pablo Ernesto Pino Falconi, Yessenia del Cisne Gaona Bermeo.
Administración del proyecto: Edison Andrés Tixe Lluglla, José Francisco Ramos Cevallos, Andrea Verónica Castillo Ramírez, Katherine Gabriela Villavicencio Haro, Lizbeth Micaela Vargas Congo, Pablo Ernesto Pino Falconi, Yessenia del Cisne Gaona Bermeo.
Redacción-borrador original: Edison Andrés Tixe Lluglla, José Francisco Ramos Cevallos, Andrea Verónica Castillo Ramírez, Katherine Gabriela Villavicencio Haro, Lizbeth Micaela Vargas Congo, Pablo Ernesto Pino Falconi, Yessenia del Cisne Gaona Bermeo.
Redacción- revisión y edición: Edison Andrés Tixe Lluglla, José Francisco Ramos Cevallos, Andrea Verónica Castillo Ramírez, Katherine Gabriela Villavicencio Haro, Lizbeth Micaela Vargas Congo, Pablo Ernesto Pino Falconi, Yessenia del Cisne Gaona Bermeo.